Содержание:
- 1 Безопасные сроки прерывания
- 2 Способы прерывания
- 3 Причины внематочной беременности
- 4 Симптомы и признаки
- 5 Можно ли сохранить беременность?
- 6 Хирургический аборт
- 7 Особенности и риски
- 8 Другие способы
- 9 Осложнения
- 10 Последующие беременности
- 11 Восстановление
- 12 Советы врачей
- 13 Отзывы
- 14 Видео
- 15 Виды внематочной беременности
- 16 Возможные причины возникновения внематочной беременности
- 17 Симптоматика
- 18 Диагностика внематочной беременности
- 19 Лечение
Внематочная беременность представляет собой опасную патологию. Она заключается в том, что оплодотворенная яйцеклетка не попадает в маточную полость, а закрепляется извне. Имплантация и развитие может происходить в маточной трубе, иногда в яичнике или брюшной полости. Такой исход неблагоприятен для плода и несет угрозу для жизни матери. Поэтому врачи при таком диагнозе, настоятельно рекомендуют делать аборт. Наличие такой патологии можно определить на 5-6 неделе после последнего менструального цикла.
Безопасные сроки прерывания
Наиболее благоприятным сроком сделать аборт, при наличии такой патологии, считается период от шести до восьми недель. Ранняя установка диагноза способствует благоприятному исходу. На начальном этапе такая беременность может прерваться самопроизвольно. До 6 недель возможно проведение медикаментозного аборта, позднее уже предстоит хирургическое вмешательство. Метод прерывания этой патологии назначает врач, на основании состоянии женщины, ее анализов и результатов УЗИ.
Способы прерывания
Медикаментозное прерывание
Медикаментозное прерывание внематочной беременности считается самым эффективным методом. Перед использованием такого способа требуется тщательное обследование больной. Если эмбрион не превышает 3.5 см, и по результатам УЗИ трубы целые, то беременная сдает необходимые анализы. В течение всего периода лечения женщина находится в больнице под наблюдением медицинского персонала.
Показания
Показаниями для медикаментозного аборта являются:
- маленький срок гестации;
- величина плодного яйца не более 3.5 см;
- целостность маточной трубы;
- нормальное артериальное давление;
- отсутствие кровотечений.
Можно ли использовать этот метод конкретной пациентке, решает врач.
Противопоказания
К основным противопоказаниям, когда применение цитостатиков для аборта запрещается, относятся:
- величина плодного яйца превышает 3,5 см;
- концентрация гормона ХГЧ более 15 000 мМЕ/мл.
- прослушивается сердцебиение плода;
Использование этой группы препаратов запрещено, если у женщины выявлены:
- нарушения функции основных внутренних органов;
- иммунная недостаточность;
- период кормления грудью;
- наличие острых хронических болезней.
Суть метода
Для проведения медикаментозного выкидыша используют лекарственные препараты группы цитостатиков: метотрексата, мифегина, мифепристона. Чаще применяется «Метотрексат». Этот гормональный препарат приостанавливает клеточное деление и блокирует метаболизм тканей. Это приводит к отторжению зародыша. Препарат можно вводить перорально, внутримышечно или внутривенно. Хотя более оптимальным вариантом считается внутримышечное введение.

Препарат для медикаментозного аборта
Этот препарат может применяться как однократно, так и многократно. До недавнего времени использовался многократный режим. Каждые 2 дня делаются по 1 инъекции, всего не более 4 раз. А в промежуточные дни, для уменьшения токсикоза, вводится фолиант кальция. После каждого ведения инъекции делается анализ на концентрацию уровня хорионического гонадотропина. При снижении ХГЧ на 15%, курс заканчивают. Некоторым беременным бывает достаточно и двух процедур.
Сравнительно недавно стали использовать однократный режим. Каждой пациентке рассчитывается дозировка лекарства по ее массе тела. И инъекция делается однократно.
Риски и возможные осложнения
Применение метотрексата имеет преимущества перед хирургическим вмешательством, так как пациентка избегает последствий наркоза и шрамов на теле. Но медикаментозный аборт может давать побочные эффекты. Поэтому после применения препарата женщина должна периодически сдавать кровь на гормоны, чтобы избежать рисков.
Метотрексат имеет большой список возможных побочных последствий:
- диарея;
- рвота;
- одышка;
- кровотечения;
- проблемы мочеиспускания;
- слабость;
- желтуха;
- головная боль;
- зуд и сыпь на коже.
У некоторых больных проявляется сопротивляемость организма медикаментозному аборту. В этом случае уровень ХГЧ не падает, и не останавливается кровотечение. Тогда беременной остается закончить удаление плода хирургическим методом.
Хирургическое прерывание

Показания
Следующие симптомы указывают на проведение операции:
- вагинальное кровотечение;
- высокий уровень гормона ХГЧ (более 15 000 мМЕ/мл);
- возраст эмбриона более восьми недель.
Виды операций
Милкинг (выдавливание) – производится при отслоении эмбриона. Его просто выдавливают из яйцевода, сохраняя целостность трубы. Такой способ используют, когда замершее плодное яйцо находится недалеко от выхода из маточной трубы.
Лапароскопия — наиболее распространенный вид операции при этом диагнозе. В брюшной стенке делают небольшие разрезы, в которые вставляется мини-камера и инструменты. Такая операция сохраняет полностью или частично маточную трубу.
Этот вид операции выполняется двумя способами:
- Туботомия. Производится вскрытие яйцевода в месте расположения эмбриона и удаление его через брюшную полость. После чего труба зашивается. Этот метод позволяет сохранить маточную трубу и ее функциональность.
- Тубэктомия. Такой способ используется на более поздних сроках, когда возникает необходимость убрать и маточную или фаллопиеву трубу.
Лапаротомия — представляет собой обычную полосную операцию по передней стенке живота по удалению эмбриона. К ней прибегают в тяжелых ситуациях: отслоения плода, кровотечения, значительные повреждения фаллопиевой трубы.
Осложнения
Своевременная диагностика и правильное лечение позволяют свести риск осложнений после этой патологии к минимуму. Но при запущенном состоянии возникает угроза серьезных последствий:
- возрастает вероятность повторения внематочной беременности;
- появление нарушений в функционировании некоторых внутренних органов;
- развитие бесплодия из-за удаления трубы.
Чтобы избежать такой ситуации, женщина должна внимательнее относиться к своему здоровью, и при любых подозрительных симптомах, сразу же обращаться к врачу.
Возможен ли самопроизвольный аборт (метод выжидания)?
Тактика выжидания используется в медицине на самых ранних сроках. Врач может воспользоваться методом выжидания, если:
- ранний срок беременности;
- пациентка нормально себя чувствует;
- последовательные анализы на ХГЧ указывают на уровень его снижения в крови;
Может ли внематочная беременность прерваться сама? Да, может. Как показывает статистика, у 40% женщин происходит самопроизвольный аборт трубной беременности.
Современная диагностика (УЗИ и мониторинг содержания ХГЧ) позволяет выявить внематочную беременность на ранних сроках. Поэтому, чтобы предотвратить возможные осложнения, нужно при первых же признаках посетить гинеколога.

В норме оплодотворенная яйцеклетка через несколько суток после оплодотворения поступает в полость матки, где и происходит дальнейшее развитие плода вплоть до появления ребенка на свет. Однако так происходит не всегда. В некоторых случаях яйцеклетка задерживается в трубах и придатках (трубная беременность), яичнике или брюшной полости. Это является патологическим состоянием, которое принято называть внематочной беременностью. Такое развитие событий несет угрозу не только для плода, который не может нормально развиваться в подобных условиях, но и для жизни женщины. А значит, в этом случае необходимо проводить процедуру ее искусственного прерывания.

Причины внематочной беременности
Основная причина, которая может привести к эктопической (внематочной) локализации плодного яйца, не установлена, однако, имеется ряд неблагоприятных факторов, которые существенно повышают риск развития патологического состояния.
К числу факторов риска принято относить:
- Патологические процессы, поражающие трубы (формирование рубцов и спаек в их тканях, которые снижают их проходимость).
- Частое использование внутренних средств контрацепции (внутриматочные спирали).
- Прием оральных контрацептивов, в состав которых не входит эстроген.
- Неудачные процедуры ЭКО.
- Предшествующие аборты.
- Перенесенные ранее инфекционные заболевания органов мочеполовой системы.
- Злокачественные новообразования в органах репродуктивной системы женщины.
- Частые стрессы.
- Эндометриоз и аномалии строения матки.
- Зрелый возраст женщины (после 35 лет).
Указанные факторы считаются частыми причинами развития патологической беременности, поэтому женщины, входящие в группу риска, должны пройти полноценное гинекологическое исследование еще на этапе планирования беременности.

Симптомы и признаки
При внимательном отношении к собственному организму женщина может обнаружить опасные симптомы самостоятельно. Однако, если она вынашивает своего первого ребенка, возможны и некоторые заблуждения. В частности, будущая мама может относить появившиеся симптомы к обычным признакам беременности, не имеющей патологического характера. Поэтому при появлении беспокоящих ощущений необходимо как можно скорее проконсультироваться с гинекологом.
Выделяют следующие распространенные проявления, которые могут свидетельствовать о развитии проблемы:
- Болевой синдром. Боль изначально возникает в моменты мочеиспускания или дефекации. Со временем болевые ощущения усиливаются, приобретая постоянный характер.
- Недостаточный для нормальной беременности уровень ХГЧ (хорионический гормон человека), это можно установить, сделав тест на беременность. В этом случае вторая полоска, которая обычно показывается при наступлении беременности, появляется только спустя некоторое время после первой.
- Наличие менструальных выделений, которые появляются в результате того, что яйцеклетка закрепилась в нехарактерном для данной ситуации месте.
- Сильная приступообразная боль внизу живота, развитие обильных кровотечений. Эти симптомы появляются при наличии осложнений — разрывов труб. В этом случае женщина нуждается в экстренной госпитализации.
При этом симптомами аномальной беременности не является изменение базальной температуры. Так, она может повышаться при развитии воспалительного процесса либо понижаться, когда имеет место замершая беременность (плод прекратил свое развитие). В частых случаях температурные показатели остаются в пределах нормы. Кроме того, при развитии патологического процесса женщина может ощущать недомогание, приступы тошноты, однако, это происходит не всегда, поэтому ухудшение общего самочувствия также нельзя относить к числу характерных симптомов.

Можно ли сохранить беременность?
Для того, чтобы плод нормально развивался в дальнейшем, оплодотворенная яйцеклетка должна попасть в полость матки. Только в этом случае имеются все необходимые условия для роста и развития будущего ребенка. Если этого не происходит, и яйцеклетка закрепляется в области придатков или брюшной полости, плод нормально развиваться не может, а значит, шансов сохранить беременность нет. Более того, если вовремя не сделать аборт, такая беременность может привести к печальным последствиям для самой женщины.
Осложнения и последствия
Лучше всего удалить плод на сроке до 6 недель. В этом случае удается решить проблему без вреда для женского здоровья. Если же затягивать, это может привести к весьма непредсказуемым последствиям. Наиболее частым осложнением такой беременности являются разрыв труб и развитие обильного кровотечения. В этом случае велика вероятность смерти от потери крови. Кроме того, позднее прерывание грозит в дальнейшем появлением проблем с зачатием, вплоть до бесплодия.
Хирургический аборт
Хирургический аборт представляет собой процедуру искусственного удаления плода. Данная операция включает в себя 2 этапа: это дилатация (искусственное расширение труб и шейки матки) и кюретаж (выскабливание слизистой оболочки, к которой прикреплен эмбрион).
Хирургическое прерывание беременности назначают, если:
- У женщины развивается кровотечение.
- Срок беременности более 6 недель.
- Резко повышается уровень ХГЧ.
Другие способы в данном случае неэффективны.

Подготовка к процедуре
Хирургический аборт предполагает госпитализацию женщины в стационар на несколько дней. Поэтому ей необходимо предварительно подготовить вещи, которые она возьмет с собой в клинику.
Перед тем, как приступить к операции, женщину осматривает врач-гинеколог, кроме того потребуется и консультация анестезиолога, ведь хирургическое прерывание беременности является довольно болезненной процедурой, поэтому без анестезии не обойтись и крайне важно правильно подобрать наиболее подходящий вариант обезболивания.
Как проходит операция
Выделяют несколько разновидностей хирургического вмешательства. Каждый из них имеет свои показания и нюансы.
В зависимости от срока беременности, локализации плодного яйца и других нюансов выбирают один из следующих способов операции:
- Лапароскопия — малоинвазивный метод хирургического вмешательства. В ходе процедуры брюшную стенку немного надрезают, через этот надрез врач вводит в нужную область хирургические инструменты (лапароскоп, оснащенный миниатюрной видеокамерой и троакар). Через этот надрез осуществляется изъятие плодного яйца и слизистых оболочек, к которым оно прикреплено.
- Туботомия — вскрытие маточной трубы с последующим удалением эмбриона. После его изъятия придаток зашивают, проводят его пластику.
- Тубэктомия – серьезная операция, при которой удаляется вся маточная труба с закрепленным в ней плодным яйцом.
- Лапаротомия — метод, используемый на более поздних сроках беременности. Через большой разрез в брюшной полости при помощи хирургических инструментов осуществляется удаление слизистой оболочки вместе с эмбрионом.
- Милкинг. Такой метод, предполагающий выдавливание оплодотворенного яйца, применяется в тех случаях, когда оно закреплено в области выхода из маточной трубы.
- Сальпингоэктомия — операция, предполагающая полное удаление органа, в котором находится эмбрион (яичники, придатки). Такой способ хирургического вмешательства применяется в тех случаях, когда использование других методов невозможно.
Наименее инвазивными методами считают лапароскопию и милкинг. Более сложные операции — лапаротомия и сальпингоэктомия — методы, предполагающие полное удаление пораженных участков.

Реабилитация
Хирургическое прерывание беременности — серьезное испытание для женского организма как в физиологическом, так и в психологическом плане. А значит, пациентке нужна качественная и полноценная реабилитация. Сроки ее могут быть различными: все зависит от способа хирургического аборта и индивидуальных особенностей женщины.
Реабилитационный период предполагает восстановление по 3 направлениям:
- физическое восстановление;
- профилактические мероприятия против развития инфекций и патологий эндокринного характера;
- психологическая помощь.
Качественная реабилитация предполагает работу с пациенткой по всем этим направлениям. Только в этом случае возможно восстановить физическое и психологическое здоровье женщины.
На протяжении всего восстановительного периода женщине необходимо:
- В течение первых 3-х суток соблюдать постельный режим и принимать обезболивающие препараты.
- Соблюдать правила здорового питания. Рацион должен быть максимально разнообразным, в основе ежедневного меню — фрукты, овощи, диетическое мясо, молочные продукты.
- Отказаться от вредных привычек.
- Полноценно отдыхать, оградить себя от тяжелой физической работы. Кроме того, рекомендуется воздержаться от занятий спортом, посещения сауны, бассейна.
- Соблюдать правила личной гигиены. Женщине нужно отказаться от принятия ванны, рекомендуются только душевые процедуры.
- Воздержаться от половых контактов. Возобновлять интимную жизнь можно не ранее, чем через 1 месяц после операции.
Искусственное прерывание внематочной беременности — серьезная психологическая травма для многих женщин, поэтому для полноценного восстановления здоровья им рекомендуется пройти курс психологической помощи.
Особенности и риски
Если у женщины имеются такие симптомы, как кровотечения, высокий уровень ХГЧ, то хирургическая операция считается необходимостью. Здесь имеются свои особенности. В частности, выбор метода оперативного вмешательства во многом зависит от размеров эмбриона, а также от степени повреждения маточных труб. На ранних сроках беременности, когда плодное яйцо имеет незначительные размеры, применяют метод лапароскопии — наиболее щадящий способ аборта. Если же срок беременности более 6 недель, а размеры эмбриона превышают 3.5 см, кроме того, при значительном повреждении маточных труб применяют более инвазивные методы.
Конечно, любое хирургическое вмешательство связано с определенным риском.
В случае хирургического аборта такими рисками приятно считать:
- Повторные случаи развития внематочной беременности.
- Повреждение внутренних органов, расположенных вблизи места оперативного вмешательства.
- Сложности с зачатием в дальнейшем.
Важно помнить, что вероятность развития данных осложнений увеличивается по мере увеличения сроков беременности, поэтому операцию рекомендуется проводить как можно раньше.

Другие способы
Хирургический аборт — крайняя мера, к которой прибегают только в случае острой необходимости. В других ситуациях используют иные методы аборта, такие, как тактика выжидания или медикаментозный способ.
Медикаментозный аборт
Данный вид процедур предполагает прием сильнодействующих медикаментозных препаратов, действие которых направлено на остановку развития плода.
Медикаментозное прерывание беременности назначают, если:
- Срок гестации (закрепления плодного яйца) не превышает 5-6 недель.
- Размеры плода незначительны (менее 3.5 см.).
- Целостность придатков не нарушена.
- У женщины не наблюдаются признаки гипертонии.
- Отсутствуют обильные кровотечения и риск разрыва маточных труб сведен к минимуму.
В ходе процедуры в организм женщины вводят препараты из группы цитостатиков. Чаще всего для этой цели применяют Метотрексат. Препарат вводят внутривенно, внутримышечно или принимают перорально. Действие средства заключается в приостановлении метаболических процессов в тканях организма, в результате чего нарушается и останавливается клеточное деление эмбриона, после чего происходит его отторжение и выведение из женского организма.
Важно правильно соблюдать схему лечения. Препарат вводят 1 раз в 2 суток (всего не более 4 инъекций). В промежуточные дни пациентке назначают прием средств на основе кальция (это необходимо для предотвращения развития токсикоза). После каждой инъекции измеряют уровень ХГЧ, и, если его содержание снижается на 15% и более, прием препарата заканчивают. В большинстве случаев для прерывания беременности достаточно 2-3 инъекций.
Препараты, применяемые во время процедуры, относят к разряду сильнодействующих, а значит, их использование грозит развитием побочных эффектов:
- нарушение стула в виде диареи;
- сильный токсикоз;
- нарушение дыхания;
- развитие кровотечений;
- проблемы с мочеиспусканием;
- слабость и приступы мигрени;
- появление симптомов желтухи
- кожный зуд и высыпания.
Конечно, побочные эффекты возникают не всегда, все зависит от точности и грамотности проведения процедуры, а также от индивидуальных особенностей и состояния здоровья пациентки.

Ожидание выкидыша
В некоторых случаях врач не видит необходимости предпринимать какие-либо действия по искусственному извлечению плода из тела матери.
Выжидательная тактика используется в тех случаях, когда:
- Сроки гестации сравнительно небольшие (не более 4 недель).
- Женщину не беспокоят боли и другие проявления внематочной беременности.
- Уровень ХГЧ постепенно снижается, гормональный фон приходит в норму.
Согласно статистике, в около 40% случаев внематочной беременности применяют именно этот метод, так как он считается наименее травматичным. Однако, занимая выжидательную позицию, необходимо помнить о рисках и осложнениях, которые могут появиться при затягивании с абортом.
Противопоказания
Конечно, ожидание выкидыша и медикаментозный аборт являются более щадящими методами, однако, применять их можно не во всех случаях.
К указанным методам прерывания беременности (медикаментозный аборт и ожидания выкидыша) нельзя прибегать, если:
- Эмбрион достигает размеров свыше 3.5 см.
- Концентрация ХГЧ в течение продолжительного времени держится на высоком уровне.
- Сердцебиение плода можно прослушать при помощи фонендоскопа.
- Имеют место патологии и аномалии развития внутренних органов.
- Наблюдается длительное снижение иммунитета.
- Имеются хронические заболевания (в периоде обострения).
Если имеют место указанные обстоятельства, врач назначает хирургическую операцию, в ходе которой и будет удалено плодное яйцо.

Осложнения
Если вовремя не решиться на аборт, появляются осложнения, представляющие серьезную угрозу для здоровья женщины.
К числу наиболее вероятных неблагоприятных последствий позднего аборта относят:
- Разрыв придатков, сопровождающийся обильными кровоизлияниями в полость брюшины. В результате этого может наступить смерть от кровопотери или болевого шока.
- Развитие трубного аборта, при котором эмбрион самостоятельно отслаивается от слизистой оболочки придатков, после чего он попадает в полость матки или брюшины и со временем начинает разлагаться там, вызывая сильное воспаление и нагноение.
- Повышение риска развития повторной аномальной беременности.
- Нарушение кислородного обмена в тканях внутренних органов (происходит по причине кровотечений). В результате этого снижается функциональность их тканей, появляются проблемы в их работе.
- Бесплодие, развивающееся после удаления труб.
- Гибель пациентки.

Последующие беременности
Вероятность нормального зачатия и вынашивания ребенка в будущем зависит от того, какой именно способ и на каком сроке беременности применялся. Так, после хирургического аборта с удалением труб шанс зачатия значительно снижается, высока вероятность развития бесплодия. При более щадящих методов репродуктивная функция сохраняется, но последующая беременность рекомендуется не ранее, чем через год.
Восстановление
Чтобы полностью восстановиться после аборта, женскому организму требуется длительное время, особенно, если прерывание беременности осуществлялось хирургическим путем.
В течение периода восстановления необходимо соблюдать следующие рекомендации:
- В первые сутки после операции нельзя употреблять пищу или жидкость.
- На протяжении 3-4 дней после аборта женщине необходимо соблюдать постельный режим.
- В течении 3 последующих недель рекомендуется отказаться от любых физических упражнений. При проведении более сложных операций этот период увеличивается до 1,5 месяцев.
- Возобновлять половую жизнь можно не ранее, чем через 1-2 месяца после аборта.
- Последующее зачатие ребенка рекомендовано не ранее, чем через год.
- Важен полноценный отдых и здоровый сон.
Помимо всего прочего, если есть такая возможность, женщине рекомендуется пройти курс санаторно-курортного, а также психологического лечения.

Советы врачей
Известно, что предотвратить проблему намного легче, чем потом бороться с ней. Это касается и такого опасного явления, как неправильная локализация эмбриона.
Чтобы снизить риск развития патологии, специалисты в области гинекологии рекомендуют:
- Защищать себя от инфекций, передающихся половым путем, вовремя лечить подобные заболевания.
- Заранее планировать зачатие.
- Прежде, чем решиться на зачатие, необходимо пройти курс обследования, чтобы выявить и устранить хронические патологии.
- Избегать переохлаждений.
- Использовать белье из натуральных тканей.
- Соблюдать правила гигиены.
- Не затягивать с зачатием (первое зачатие лучше всего планировать до 25 лет, последующие – до 35).
Конечно, соблюдение этих правил не дает 100% гарантии того, что все будет развиваться так, как нужно, но все же это существенно сокращает риск развития проблем.
Отзывы
«Первая беременность у меня наступила довольно поздно, на тот момент мне уже было 38 лет. Примерно через 2 недели после зачатия у меня появились кровянистые выделения и тянущая боль внизу живота. Обратилась к врачу. У меня диагностировали трубную беременность. Сразу же назначили операцию. Применяли метод лапароскопии, так как врач сказала, что на моем сроке это наиболее щадящий вариант. Процедуру проводили под общим наркозом, удалось сохранить целостность труб.»
«Практически сразу после зачатия начала чувствовать себя плохо. Появилась тошнота, а затем и резкие боли внизу живота. Мне сказали, что у меня патологическая беременность. Почти сразу легла в больницу. Мне назначили медикаментозный аборт. Всего сделали 3 инъекции препарата. После введения появилась слабость, токсикоз усилился, однако примерно через неделю эти симптомы начали проходить.»
«Несколько лет назад у меня диагностировали инфекционное заболевание, передающееся половым путем. Прошла курс лечения. После чего решилась на зачатие. В результате – беременность, при которой эмбрион находился в области придатков. Назначили курс медикаментов. Через 2 года вновь планируем зачать ребенка, недавно прошла полное обследование, и только после того, как убедилась, что все в порядке, готова вновь попробовать стать мамой.»
Видео
Из данного видеоролика можно узнать о причинах и признаках патологического расположения эмбриона, а также получить советы врачей, как поступить в данной ситуации.

Внематочная беременность — это патологическое состояние беременности, при котором оплодотворённая яйцеклетка закрепляется в маточной трубе или в брюшной полости (в редких случаях). По медицинской статистике, внематочная беременность зафиксирована в 2,5% вариантах от общего числа беременностей, в 10% случаев она возникает повторно. Эта патология относится к категории повышенного риска для здоровья женщины, без оказания врачебной помощи она может привести к смертельному исходу.
По статистическим данным, рост частоты проявления внематочной беременности связывается с увеличением количества воспалительных процессов внутренних половых органов, увеличением числа хирургических операций с целью контроля над деторождением, пользование внутриматочными и гормональными средствами контрацепции, лечением отдельных форм бесплодия и искусственным оплодотворением.
При любом виде внематочной беременности вынашивание ребёнка невозможно, так как эта патология угрожает физическому здоровью матери.
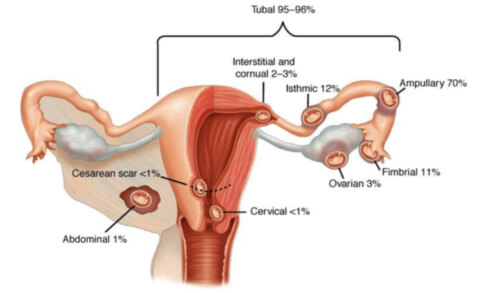
Виды внематочной беременности
- брюшная (абдоминальная) — изредка встречающийся вариант, плодное яйцо может локализироваться на сальнике, печени, крестово-маточных связках и в прямокишечно-маточном углублении. Различается первичная абдоминальная беременность — имплантация оплодотворенной яйцеклетки происходит на органах брюшной полости и вторичная — после происшедшего трубного аборта яйцеклетка повторно имплантируется в абдоминальной полости. В отдельных случаях патологическая брюшная беременность донашивается до поздних сроков, представляя собой серьёзную угрозу жизни беременной. У большей части эмбрионов при абдоминальной имплантации обнаруживаются серьёзные пороки развития;
- трубная — плодное яйцо оплодотворяется в фаллопиевой трубе и не опускается в матку, а закрепляется на стенке маточной трубы. После имплантации может случиться остановка в развитии эмбриона, а в худшем варианте — произойдёт разрыв фаллопиевой трубы, что представляет серьезную угрозу для жизни женщины;
- яичниковая — частота возникновения менее 1%, подразделяется на эпиоофоральную (яйцо имплантируется на поверхности яичника) и интрафолликулярную (оплодотворение яйцеклетки и последующая имплантация проходит в фолликуле);
- шеечная — причиной возникновения считается кесарево сечение, ранее проведённый аборт, миома матки, перенос эмбриона при экстракорпоральном оплодотворении. Плодное яйцо фиксируется в районе шеечного канала матки.
Опасность внематочной беременности заключается том, что в процессе развития плодное яйцо вырастает в размерах и происходит увеличение диаметра трубы до предельного размера, растяжение достигает максимального уровня и возникает разрыв. При этом кровь, слизь и плодное яйцо попадают в брюшную полость. Нарушается её стерильность и возникает инфекционный процесс, со временем перерастающий в перитонит. Параллельно повреждённые сосуды сильно кровоточат, происходит массивное кровотечение в брюшную полость, что может привести женщину в состояние геморрагического шока. При яичниковой и брюшной внематочной беременности опасность возникновения перитонита так же высока, как и при трубной.
Возможные причины возникновения внематочной беременности
Основные факторы риска:
- инфекционно-воспалительные заболевания — ранее перенесенные или перешедшие в хроническую фазу — воспаления матки, придатков, мочевого пузыря считаются одной из основных причин возникновения внематочной беременности.
- Воспалительные процессы в яичниках и трубах (предыдущие трудные роды, множественные аборты, самопроизвольные аборты без обращения в медицинскую клинику), приведшие к фиброзу, появлению спаек и рубцеванию тканей, после чего происходит сужение просвета маточных труб, нарушается их транспортная функция, изменяется реснитчатый эпителий . Прохождение по трубам яйцеклетки затрудняется и возникает внематочная (трубная) беременность;
- врожденный инфантилизм маточных труб — неправильная форма, излишняя длина или извилистость при врожденном недоразвитии являются причиной неправильного функционирования фаллопиевых труб;
- выраженные гормональные изменения (сбой или недостаточность) — заболевания эндокринной системы способствуют сужению просвета маточных труб, нарушается перистальтика и яйцеклетка остается в полости маточной трубы;
- наличие доброкачественных или злокачественных опухолей матки и придатков — сужающих просвет маточных труб и мешающих продвижению яйцеклетки;
- аномальное развитие половых органов — врожденный аномальный стеноз маточных труб препятствует продвижению яйцеклетки к полости матки, дивертикулы (выпячивания) стенок фаллопиевых труб и матки затрудняют транспортировку яйцеклетки и являются причиной хронического воспалительного очага;
- наличие в анамнезе внематочных беременностей;
- изменение стандартных свойств плодного яйца;
- медлительные сперматозоиды;
- отдельные технологии искусственного оплодотворения;
- спазм маточных труб, возникающий вследствие постоянного нервного перенапряжения женщины;
- применение контрацептивов — гормональных, спиралей, средств экстренной контрацепции и пр.;
- возраст беременной после 35 лет;
- малоподвижный образ жизни;
- длительный прием препаратов, увеличивающих фертильность и стимулирующих овуляцию.
Симптоматика
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
- необычная менструация — скудные мажущие выделения;
- болезненные ощущения — боли со стороны пораженной маточной трубы, при шеечной или брюшной внематочной беременности — по средней линии живота. Изменения положения тела, повороты, наклоны и ходьба вызывают тянущие боли в определенных участках. При расположении плодного яйца в перешейке маточной трубы болезненные ощущения появляются на 5 неделе, а при ампульной (возле выхода в матку) — на 8 неделе;
- обильные кровотечения — чаще происходят при шеечной беременности. Расположение плода в шейке матки, богатой кровеносными сосудами, вызывает сильную кровопотерю и является угрозой для жизни беременной;
- кровянистые выделения — признак повреждения маточной трубы при трубной внематочной беременности. Наиболее благоприятный исход этого вида — трубный аборт, при котором плодное яйцо самостоятельно отделяется от места крепления;
- болезненное мочеиспускание и дефекация;
- шоковое состояние — потеря сознания, падение артериального давления, бледность кожи, синюшность губ, учащенный слабый пульс (развивается при наличии массивной кровопотери);
- боли с отдачей в прямую кишку и поясницу;
- положительный результат теста на беременность (в большинстве случаев).
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
- Прогрессирующую внематочную беременность — яйцо по мере вырастания внедряется в маточную трубу и постепенно ее разрушает.
- Самопроизвольно закончившаяся внематочная беременность — трубный аборт.
Основные признаки трубного аборта:
- кровянистые выделения из половых органов;
- задержка менструального цикла;
- субфебрильная температура тела;
- болевые ощущения, резко отдающие в подреберье, ключицу, ногу и задний проход (неоднократные приступы на протяжении нескольких часов).
При прорыве маточной трубы субъективно отмечается:
- сильнейшие болевые ощущения;
- снижение артериального давления до критических отметок;
- учащение пульса и дыхания;
- общее ухудшение самочувствия;
- холодный пот;
- потеря сознания.
Диагностика внематочной беременности
Предварительный диагноз «внематочная беременность» выставляется при характерных жалобах:
- задержка менструальных выделений;
- кровянистые выделения;
- боли разной характеристики. частоты и интенсивности;
- тошнота;
- болезненные ощущения в области поясничного отдела, внутренней поверхности бедра и прямой кишки.
Большинство пациенток жалуется на присутствие 3-4 признаков происходящих одновременно.
Оптимальная диагностика включает в себя:
- сбор полного анамнеза для исключения или определения вхождения в группы риска по внематочной беременности;
- осмотр врачом-гинекологом;
- проведение ультразвукового исследования для диагностирования беременности (после 6 недели от последней менструации) позволяет обнаружить следующие признаки: увеличение тела матки, точное расположение плодного яйца с эмбрионом, утолщение слизистых оболочек матки. Параллельно с этими признаками ультразвук позволяет обнаружить наличие крови и сгустков в брюшной полости, скопление кровяных сгустков в просвете маточной трубы, саморазрыв фаллопиевой трубы;
- выявление уровня прогестерона — низкая концентрация предполагает наличие неразвивающейся беременности;
- анализ крови на хгч (определение концентрации хорионического гонадотропина) — при внематочной беременности количество содержащихся гормонов увеличивается медленнее, чем при нормальном течении беременности.
Анализ на хгч проводится с периодичностью в 48 часов для определения содержания гормонов. В начальном периоде беременности уровень гормонов пропорционально увеличивается, что определяется хгч. Если уровень увеличивается не нормативно, он слабый или низкий, то проводится дополнительный анализ. Пониженное содержание гормонов в анализе на хорионический гонадотропин человека является признаком внематочной беременности.
Методом дающий практически 100% результат диагностики является лапароскопия. Ее проводят на завершающем этапе обследования.
Гистологическое исследование соскоба эндометрия ( при внематочной беременности покажет отсутствие ворсинок хориона и наличие изменений слизистой оболочки матки).
Гистеросальпингография (с введением контрастных веществ) применяется в особо сложных случаях диагностирования. Контрастное вещество, проникая в маточную трубу, неравномерно окрашивает плодное яйцо, демонстрируя симптом обтекания, подтверждая эктопическую трубную беременность.
Уточнение диагноза проводится исключительно в условиях стационара. План полного обследования назначается в зависимости от аппаратной и лабораторной оснащенности больницы. Наилучшим вариантом обследования является сочетание ультразвукового исследования и определения хорионического гонадотропина в анализе крови (мочи). Лапароскопия назначается в случаях крайней необходимости.
Диагностика и последующее лечение проводится при помощи специалистов:
- терапевт (общее состояние организма пациентки);
- гинеколог (исследование состояния внутренних половых органов, оценка и выставление предварительного диагноза);
- специалист ультразвукового исследования (подтверждение или опровержение ранее установленного диагноза);
- хирург-гинеколог (консультация и непосредственное проведение оперативного вмешательства).
Лечение
При раннем диагностировании патологии (до разрыва или повреждения стенок маточной трубы) назначаются медицинские препараты. Метотрексат рекомендуется для прерывания беременности, прием лекарства ограничивается одной или двумя дозами. При диагностике на ранних сроках хирургическое вмешательство не требуется, после приема препарата проводится повторное исследования крови.
Метотрексат прерывает беременность при определенных условиях:
- срок беременности не превышает 6 недель;
- показатель анализа хорионического гонадотропина человека не выше 5000;
- отсутствие кровотечений у пациентки (мажущих выделений);
- отсутствие сердечной деятельности у плода при ультразвуковом исследовании;
- нет признаков разрыва фаллопиевой трубы (отсутствуют интенсивные боли и кровотечение, показатели артериального давления в норме).
Лекарство вводится внутримышечно или внутривенно, весь период пациентка находится под наблюдением. Эффективность проводимых процедур оценивается уровнем хорионического гонадотропина человека. Снижение показателей хгч говорит об успешном варианте лечения, вместе с данным анализом проходит изучение функций почек, печени и костного мозга.
Применение Метотрексата может вызвать побочные эффекты (тошноту, рвоту, стоматит, диарею и пр.) и не гарантирует целостность маточных труб, невозможности трубного аборта и массивного кровотечения.
При позднем обнаружении внематочной беременности проводится хирургическое вмешательство. Щадящим вариантом является лапароскопия, при отсутствии необходимых инструментов назначается полноценная полостная операция.
Путем лапароскопии производят два вида оперативного вмешательства:
- Сальпингоскопия при эктопической беременности входит в число щадящих операций и сохраняет возможность дальнейшего деторождения. Эмбрион удаляется из маточной трубы через небольшое отверстие. Проведение методики возможно при размере зародыша до 20 мм и расположении плодного яйца в дальнем конце фаллопиевой трубы.
- Сальпингэктомия при внематочной беременности производится при значительном растяжении маточной трубы и возможном риске ее разрыва. Проходит иссечение поврежденной части маточной трубы, с последующим соединением здоровых участков.
Оперативное вмешательство при патологической беременности проводится экстренно или планово. Во втором варианте пациентку подготавливают к операции при помощи следующих диагностических процедур:
Период реабилитации

Период после проведенной операции, нормализует общее состояние организма женщины, устраняет факторы риска и реабилитирует репродуктивные функции организма. После проведения операции по извлечению плодного яйца следует проводить постоянную проверку гемодинамических показателей (для исключения внутренних кровотечений). Кроме того, назначается курс антибиотиков, обезболивающих препаратов и противовоспалительных средств.
Контролирование уровня хорионического гонадотропина проводится еженедельно и связано с тем, что при неполном извлечении частиц плодного яйца и случайном занесении на другие органы, возможно развитие опухоли из клеток хориона (хорионэпителиома). При нормативно проведенном хирургическом вмешательстве уровень хорионического гонадотропина должен снизиться вполовину по отношению к первоначальным данным. При отсутствии положительной динамики назначается Метотрексат, а при продолжающихся отрицательных результатах требуется радикальная операция с удалением фаллопиевой трубы.
В послеоперационном периоде рекомендуются физиотерапевтические процедуры с применением электрофореза и магнитотерапии для быстрейшего возобновления функциональности репродуктивной системы пациентки. Комбинированные оральные контрацептивы назначаются с целью предотвращения беременности (сроком не менее полугода) и для установления нормального менструального цикла. Повторная беременность, наступившая в краткие сроки после патологической внематочной беременности, несет в себе высокий уровень высокий уровень повторного развития этой патологии.
Первичная профилактика
Постоянный партнер и безопасность секса (использование индивидуальных средств защиты) снижает риск венерических заболеваний, а вместе с ними возможные воспалительные процессы и рубцевания тканей фаллопиевых труб.
Предотвращение внематочной беременности невозможно, но сократить риск летального исхода сможет динамическое посещение врача-гинеколога. Входящие в категорию повышенного риска беременные должны проходить полноценное обследование для исключения запоздалого определения эктопической беременности.
Для снижения риска появления внематочной беременности следует :
- вовремя заниматься лечением различных инфекционных болезней половых органов;
- при экстракорпоральном оплодотворении с необходимой частотой проходить исследование ультразвуком и сдавать анализы на содержание в крови хорионического гонадотропина;
- при смене полового партнера обязательно пройти анализы на ряд болезней, передающиеся половым путем;
- во избежание возникновения нежелательной беременности пользоваться комбинированными оральными контрацептивами;
- патологические болезни внутренних органов лечить в положенные сроки, не допуская перетекания болезни в хроническую форму;
- правильно питаться, придерживаясь наиболее подходящей организму диеты (не увлекаясь чрезмерными похудениями и скачкообразным набором или снижением веса);
- корректировать имеющиеся гормональные расстройства при помощи профильных специалистов.
При малейшем подозрении на возникновение внематочной беременности, требуется срочное обращение в гинекологическое отделение. Малейшее промедление может стоить женщине не только потери здоровья, но и возникновению бесплодия. Худшим вариантом необдуманного промедления может быть летальный исход.