Содержание:
- 1 Виды анализов мокроты
- 2 Общий анализ мокроты
- 3 Как сдавать анализ мокроты
- 4 Расшифровка результатов
- 5 Бактериологический анализ мокроты
- 6 Анализ мокроты на туберкулез
- 7 Анализ мокроты при различных заболеваниях
- 8 Анализы мазков, соскобов, эякулята, выдыхаемого воздуха
- 9 Общее описание
- 10 Макроскопическое исследование
- 11 Химическое исследование
- 12 Микроскопическое исследование
- 13 Бактериоскопическое исследование
- 14 Нормы
- 15 Заболевания, при которых врач может назначить анализ мокроты общий
- 15.1 Абсцесс легкого
- 15.2 Бронхоэктатическая болезнь
- 15.3 Гангрена легкого
- 15.4 Острая эмпиема плевры
- 15.5 Хронический абсцесс легкого
- 15.6 Рак легкого
- 15.7 Рак пищевода
- 15.8 Бронхиальная астма
- 15.9 Острый бронхит
- 15.10 Хронический тонзиллит
- 15.11 Туберкулез легких (милиарный)
- 15.12 Силикоз
- 15.13 Коклюш
- 15.14 Туберкулез легких (очаговый и инфильтративный)
- 15.15 Острый обструктивный бронхит
- 15.16 Сибирская язва
- 15.17 Пневмония
- 15.18 Синдром Гудпасчера
Для исследования органов дыхания нередко используется анализ мокроты, выделяемой больным при кашле. О том, что это за исследование, кому он необходим, как проводится и как интерпретируется, читайте в нашей статье.
Виды анализов мокроты
Мокрота – выделения желез, расположенных в стенках трахеи и бронхов. В норме ее немного, она выводится с помощью ресничек мерцательного эпителия незаметно для человека и проглатывается. При патологических процессах органов дыхания количество отделяемого увеличивается, меняются его свойства, оно начинает отделяться при кашле или отхаркивании, смешиваясь с выделениями из носоглотки и слюной.
В зависимости от того, для чего нужен анализ мокроты, врач-терапевт или пульмонолог может назначить разные его виды.
- общий (он же клинический) анализ мокроты;
- бактериологический («на микрофлору», «на посев»);
- на микобактерии туберкулеза;
- на злокачественные клетки и другие патологические включения.
Общий анализ мокроты
Это внешняя оценка количества и характера выделений с последующим микроскопическим изучением. Что показывает этот анализ: с его помощью врач определяет признаки воспаления в легких и бронхах и его тяжесть.
В норме мокрота отсутствует или она имеется в скудном количестве, характер ее слизистый. При микроскопическом изучении патологических включений нет; определяются клетки цилиндрического эпителия, небольшое количество лейкоцитов. Все остальные включения в анализе мокроты при его расшифровке могут быть признаками заболеваний.
При каких заболеваниях сдают общий анализ мокроты:
Исследование не проводится при легочном кровотечении.
Как сдавать анализ мокроты
Анализ мокроты сдается после пробуждения. Как собрать мокроту, чтобы ее анализ был наиболее информативным:

- мокроту собирают утром после подъема с постели, перед этим нельзя пить, есть, курить, принимать лекарства, чистить зубы;
- перед сбором отделяемого пациент должен хорошо прополоскать рот, желательно кипяченой водой;
- нужно стремиться к тому, чтобы носовая и глоточная слизь не попала в материал;
- после нескольких последовательных глубоких вдохов отхаркивается мокрота и выплевывается в стерильную банку, которую закрывают полиэтиленовой крышкой или плотной бумагой, закрепленной с помощью резинки;
- полученный материал быстро доставляют в лабораторию.
Расшифровка результатов
- В норме мокрота слизистая. Примесь гноя возникает при соответствующем характере воспалительного процесса при хроническом бронхите, тяжелой пневмонии, бронхоэктазах, опухоли легкого. Гнойное отделяемое появляется при вскрывшемся в просвет бронха абсцессе легкого, нагноившейся эхинококковой кисте, обострении бронхоэктатической болезни.
- Кровь регистрируется при кровотечениях, вызванных туберкулезом, распадающейся опухолью, обострением бронхоэктатической болезни, инфарктом легких. Кровохарканье бывает при сифилитическом поражении, ушибе органа, крупозной пневмонии, силикозе, сердечной недостаточности при недостаточности левого желудочка.
- В норме мокрота бесцветная или имеет беловатую окраску. Зеленоватый оттенок слизисвидетельствует о ее гнойном характере. Если мокрота имеет ржавый вид, это означает, что в ней содержатся распавшиеся эритроциты, которые выделяются при крупозной пневмонии, туберкулезе, инфаркте легкого, а также при тяжелой сердечной недостаточности.
- Гнилостный запах отмечают в анализе отделяемого при абсцессе, бронхоэктазах, гангрене, распадающемся раке легкого.
- Если мокрота имеет кислую среду (рН менее 7), это говорит о слишком долгом времени, которое прошло между сдачей анализа и его изучением, когда слизь успевает разложиться. Большое количество белка характерно для туберкулезного процесса.
- При микроскопическом анализе наиболее важное диагностическое значение имеет обнаружение:
- «клеток сердечных пороков» (макрофагов, захватывающих кровь, пропотевающую в альвеолы при инфаркте легкого и пороках сердца);
- нейтрофилов (признак гнойной мокроты);
- эозинофилов (при бронхиальной астме, эхинококкозе легкого, туберкулезе, раке, инфаркте легкого);
- лимфоцитов (при коклюше и туберкулезе);
- большого количества эритроцитов – признака легочного кровотечения.
- Могут быть обнаружены группы атипичных клеток – это признак злокачественной опухоли бронхов или легочной ткани.
- При разрушении ткани легких в мокроте находят эластические волокна (туберкулез, абсцесс, рак легкого). Для бронхиальной астмы характерно обнаружение спиралей Куршмана (слепков мелких бронхов) и кристаллов Шарко-Лейдена (скоплений эозинофилов).
Бактериологический анализ мокроты
Бактериологическое исследование может проводиться с помощью разных способов:
- экспресс-методы для выявления микроорганизмов;
- бактериоскопия (анализ окрашенных мазков под микроскопом);
- выявление микобактерий туберкулеза;
- посевы на питательную среду для определения чувствительности возбудителей к антибиотикам.
Эти анализы проводятся при инфекционных болезнях легких: пневмонии, бронхите, бронхоэктатической болезни, абсцессе и гангрене легкого.

Наиболее частыми патогенными бактериями, обнаруживаемыми в мокроте, являются стафилококки, пневмококки, клебсиелла, гемофильная палочка. Могут быть обнаружены и так называемые патогены среднего уровня – моракселла, энтеробактерии, грибки рода Кандида. Они чаще являются условно-патогенной флорой и вызывают пневмонию или иное воспалительное заболевание дыхательных путей у людей с ослабленным иммунитетом. Реже встречаются микоплазма, синегнойная палочка, хламидия, легионелла. Некоторые из них вызывают так называемые атипичные пневмонии.
Клиническое значение имеет число бактерий в 1 мл мокроты. Считается, что оно равно 10 6 – 10 7 КОЕ/мл. КОЕ – колониеобразующая единица, то есть микроорганизм, способный к размножению.
Если мокроту по специальной технологии нанести на питательную среду, то через некоторое время на ней образуются колонии имевшихся в слизи микроорганизмов. Их подвергают воздействию различных антибактериальных веществ и определяют, под влиянием каких именно антибиотиков погибают выделенные возбудители. Так определяется чувствительность к антибиотикам. Понятно, что такой анализ не может быть проведен быстро. Анализ мокроты «на чувствительность» делается в течение нескольких дней. Не дожидаясь его результата, врачи начинают лечение антибиотиками широкого спектра действия, после получения анализа возможна корректировка терапии.
Анализ мокроты на туберкулез
Для определения микобактерий туберкулеза мокроту сдают обычно три дня подряд. Его называют «анализ на БК» (бациллы Коха), «на КУМ» (кислотоустойчивые микобактерии). Определение этих возбудителей проводят либо путем микроскопии окрашенного мазка, либо при посеве на питательные среды. Результат в этом случае можно получить лишь через 14 – 90 дней, но он будет очень информативен. Можно будет не только подтвердить бактериовыделение, но и получить данные о чувствительности возбудителя к антибактериальным средствам.
Дополнительным способом диагностики туберкулеза является заражение материалом, полученным из мокроты, лабораторных животных.
Обнаружение микобактерий туберкулеза в мокроте свидетельствует о его «открытых» формах, при которых больной заразен для окружающих людей.
Анализ мокроты при различных заболеваниях
Приводим таблицу анализа мокроты при различных заболеваниях.
| Заболевание | Внешние признаки | Микроскопические признаки | ||
| Объем | Характер | Патологические включения | ||
| Бронхит острый | Скудный | Слизистый или слизисто-гнойный (белый, желтый, желто-зеленый цвет) | Нет | Цилиндрические эпителиальные клетки, умеренное количество лейкоцитов, при затяжном течении обнаруживаются макрофаги |
| Бронхит хронический, ХОБЛ | От скудного до обильного | Слизисто-гнойная, слизисто-гнойно-кровянистая (желтый, зеленый оттенки, прожилки крови) | Нет | Большое количество лейкоцитов, эритроциты, макрофаги, большое количество микроорганизмов |
| Бронхоэктазы | Обильный (при сдаче утренней порции) | Гнойно-слизистая, при отстаивании разделяется на 3 слоя | Пробки Диттриха (скопления клеток из расширенных участков бронхов) | Большое количество лейкоцитов и микроорганизмов. Кристаллы жирных кислот, гематоидина, холестерина |
| Крупозная пневмония | Сначала скудный, затем обильный | Сначала ржавая, затем слизисто-гнойная с желто-зеленым оттенком | Фибриновые сгустки, измененные эритроциты | Макрофаги, эритроциты, лейкоциты, микроорганизмы (пневмококки), кристаллы гематоидина, зерна гемосидерина |
| Бронхиальная астма | Скудный | Слизистая, светлая | Спирали Куршманна (извитые слепки бронхов) | Цилиндрический эпителий, кристаллы Шарко-Лейдена, эозинофилы |
| Абсцесс легких | После прорыва абсцесса в бронх – обильное отделяемое | Гнойная, зеленого цвета, зловонная | Участки легочной ткани | Большое количество лейкоцитов, эластические волокна, разнообразные микробы, кристаллы жирных кислот, гематоидина, холестерина |
| Туберкулез | Может быть разным | Слизисто-гнойная, желтая, желто-зеленая, иногда с прожилками крови | При кавернозной форме – «рисовые тельца» (линзы Коха) | Можно обнаружить микобактерии туберкулеза, также видны эластические волокна и различные кристаллы |
| Рак бронхов и легких | Может быть разным | Слизисто-кровянистая, может быть с гнойным компонентом | При распаде опухоли – обрывки легочной ткани | Атипичные (злокачественные) клетки |
На видео рассказано о лабораторной диагностике туберкулеза:
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Клинический анализ мокроты.
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
- При заболеваниях легких и бронхов (бронхитах, пневмонии, бронхиальной астме, хронической обструктивной болезни легких, туберкулезе, бронхоэктатической болезни, новообразованиях органов дыхания, грибковой или глистной инвазии легких, интерстициальных заболеваниях легких);
- при наличии кашля с выделением мокроты;
- при уточненном или неясном процессе в грудной клетке по данным аускультации или рентгенологического обследования.
Что означают результаты?
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при:
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при:
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающемся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный "фруктовый" запах мокроты характерен для вскрывшейся эхинококковой кисты.
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенном количестве в мокроте выявляются при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроты.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Анализы мазков, соскобов, эякулята, выдыхаемого воздуха
Общее описание
Мокрота (sputum) — патологический секрет, образующийся при поражении трахеи, бронхиального дерева и легочной ткани. Ее выделение наблюдается не только при заболеваниях органов дыхания, но и сердечно-сосудистой системы. Общий анализ мокроты включает в себя макроскопическое, химическое, микроскопическое и бактериоскопическое определение ее свойств.
Макроскопическое исследование
Количество
 При различных патологических процессах количество мокроты широко варьирует — от нескольких плевков до 1 л и более за сутки. Небольшое количество мокроты отделяется при острых бронхитах, пневмониях, иногда при хронических бронхитах, застойных явлениях в легких, в начале приступа бронхиальной астмы. В конце приступа бронхиальной астмы количество выделяемой мокроты увеличивается. Большое количество мокроты (иногда до 0,5 л) может выделяться при отеке легких. Много мокроты выделяется при нагноительных процессах в легких при условии сообщения полости с бронхом (при абсцессе, бронхоэктатической болезни, гангрене легкого). При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, также может выделяться много мокроты.
При различных патологических процессах количество мокроты широко варьирует — от нескольких плевков до 1 л и более за сутки. Небольшое количество мокроты отделяется при острых бронхитах, пневмониях, иногда при хронических бронхитах, застойных явлениях в легких, в начале приступа бронхиальной астмы. В конце приступа бронхиальной астмы количество выделяемой мокроты увеличивается. Большое количество мокроты (иногда до 0,5 л) может выделяться при отеке легких. Много мокроты выделяется при нагноительных процессах в легких при условии сообщения полости с бронхом (при абсцессе, бронхоэктатической болезни, гангрене легкого). При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, также может выделяться много мокроты.
Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. Уменьшение количества мокроты может являться следствием стихания воспалительного процесса или, в других случаях, результатом нарушения дренирования гнойной полости, часто сопровождаясь при этом ухудшением состояния больного.
Характер
Слизистая мокрота выделяется при острых бронхитах, хронических бронхитах, бронхиальной астме, при пневмониях, бронхоэктатической болезни, раке легкого. Слизисто-гнойная мокрота выделяется при хронических бронхитах, пневмониях, бронхоэктатической болезни, абсцессе легкого, при нагноившемся эхинококке легкого, актиномикозе легких, при раке легкого, сопровождающемся нагноением. Чисто гнойная мокрота обнаруживается при абсцессе легкого, нагноившемся эхинококке легкого, прорыве эмпиемы плевры в бронх, бронхоэктатической болезни.
Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. Появление кровавой мокроты может быть при раке легкого, бронхоэктатической болезни, абсцессе легкого, при синдроме средней доли, инфаркте легкого, при травме легкого, актиномикозе и сифилисе. Кровохарканье и даже примесь крови к мокроте встречаются в 12—52% инфарктов легких. Примесь крови в мокроте определяется при опухолях легкого, при инфаркте легкого, при крупозной и очаговой пневмониях, силикозе легких, при застойных явлениях в легких, сердечной астме и отеке легких. Серозная мокрота выделяется при отеке легких.
Слизистая и серозная мокрота бесцветна или беловата. Присоединение гнойного компонента к мокроте придает ей зеленоватый оттенок, что характерно для абсцесса легкого, гангрены легкого, бронхоэктатической болезни, актиномикоза легкого.
Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии, при туберкулезе легких с творожистым распадом, застое крови в легких, отеке легких, при легочной форме сибирской язвы, инфаркте легкого.
Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. Мокрота цвета охры отмечается при сидерозе легкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли. При отеке легких серозная мокрота, выделяющаяся нередко в большом количестве, бывает равномерно окрашенной в слабо-розовый цвет, что обусловлено примесью эритроцитов. Вид такой мокроты иногда сравнивают с жидким клюквенным морсом. Могут окрашивать мокроту некоторые лекарственные вещества. Так, например, антибиотик рифампицин окрашивает ее в красный цвет.
Запах
Гнилостный (трупный) запах мокрота приобретает при гангрене и абсцессе легкого, бронхоэктатической болезни, гнилостном бронхите, раке легкого, осложнившимся некрозом.
Слоистость
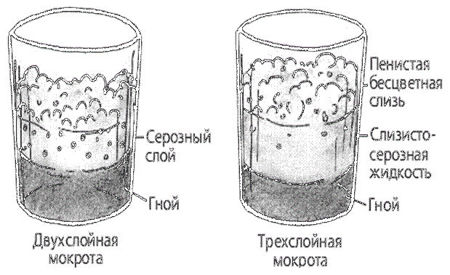 Гнойная мокрота при стоянии обычно разделяется на 2 слоя и обычно бывает при абсцессе легкого и бронхоэктатической болезни; гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный), характерно для гангрены легкого.
Гнойная мокрота при стоянии обычно разделяется на 2 слоя и обычно бывает при абсцессе легкого и бронхоэктатической болезни; гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный), характерно для гангрены легкого.
Примеси
Примесь к мокроте только что принятой пищи отмечается при сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода.
При прорыве эхинококка легкого в бронх в мокроте могут быть обнаружены крючья или редко сколекс эхинококка. Очень редко в мокроте можно обнаружить зрелых аскарид, которые заползают в дыхательные пути у ослабленных больных, и личинок аскарид, попадающих в дыхательные пути при миграции их в легкие. Яйца легочной двуустки появляются в мокроте при разрыве кисты, образующейся в легком при паразитировании легочной двуустки. При гангрене и абсцессе легкого в мокроте могут обнаруживаться кусочки некротизированной ткани легкого. При опухоли легкого с мокротой иногда выделяются кусочки опухолевой ткани.
Фибринозные свертки, состоящие из слизи и фибрина, встречаются при фибринозном бронхите, при туберкулезе, пневмониях.
Рисовидные тельца (чечевицы) или линзы Коха состоят из детрита, эластических волокон и МБТ и встречаются в мокроте при туберкулезе.
Пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот, встречаются при гнилостном бронхите и гангрене легкого. При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Химическое исследование
Реакция
Свежевыделенная мокрота имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию.
Белок
Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Желчные пигменты
Желчные пигменты могут обнаруживаться в мокроте при заболеваниях дыхательных путей и легких, сочетающихся с желтухой, при сообщении между печенью и легким (при прорыве абсцесса печени в легкое). Помимо этих состояний, желчные пигменты могут быть обнаружены при пневмониях, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина.
Микроскопическое исследование
Эпителиальные клетки
Встречающиеся в мокроте клетки плоского эпителия диагностического значения не имеют. Клетки цилиндрического эпителия (как единичные, так и в виде скоплений) могут быть обнаружены при бронхиальной астме, бронхите, бронхогенном раке легкого. Вместе с тем появление клеток цилиндрического эпителия в мокроте может быть обусловлено и примесью слизи из носоглотки.
Альвеолярные макрофаги
Альвеолярные макрофаги — клетки ретикулоэндотелия. Макрофаги, содержащие в протоплазме фагоцитированные частицы (так называемые пылевые клетки), встречаются в мокроте людей, находящихся в длительном контакте с пылью. Макрофаги, содержащие в протоплазме гемосидерин (продукт распада гемоглобина), называют «клетками сердечных пороков». «Клетки сердечных пороков» встречаются в мокроте при застое в легких, митральном стенозе, инфаркте легкого.
Лейкоциты
Лейкоциты в небольшом количестве встречаются в любой мокроте. Большое количество нейтрофилов отмечается в слизисто-гнойной и особенно в гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, гельминтозах легких, инфаркте легкого, туберкулезе и раке легкого. Лимфоциты встречаются в большом количестве при коклюше. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких.
Эритроциты
Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. Появление большого количества эритроцитов в мокроте отмечается при состояниях, сопровождающихся кровохарканьем и легочным кровотечением. При наличии свежей крови в мокроте определяются неизмененные эритроциты, если же с мокротой отходит кровь, задержавшаяся в дыхательных путях в течение длительного времени, то обнаруживают выщелоченные эритроциты.
Опухолевые клетки
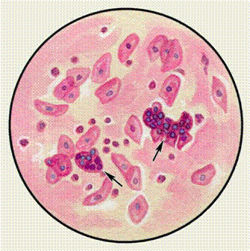 Опухолевые клетки, обнаруживаемые в мокроте в виде групп, указывают на наличие опухоли легкого. При обнаружении только единичных клеток, подозрительных на опухоль, часто возникают затруднения в их оценке, в таких случаях делают несколько повторных исследований мокроты.
Опухолевые клетки, обнаруживаемые в мокроте в виде групп, указывают на наличие опухоли легкого. При обнаружении только единичных клеток, подозрительных на опухоль, часто возникают затруднения в их оценке, в таких случаях делают несколько повторных исследований мокроты.
Эластические волокна
Эластические волокна появляются в результате распада легочной ткани при туберкулезе, абсцессе, гангрене легкого, раке легкого. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. Спирали Куршмана — особые трубчатые тела, обнаруживаемые при микроскопическом исследовании, а иногда видимые невооруженным глазом. Обычно спирали Куршманна определяются при бронхиальной астме, туберкулезе легких и пневмонии. Кристаллы Шарко—Лейдена обнаруживаются в мокроте, богатой эозинофилами при бронхиальной астме, эозинофильной пневмонии.
Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в мокроте обызвествленных эластических волокон, кристаллов ХС, МБТ и аморфной извести (так называемая тетрада Эрлиха) — 100%.
Бактериоскопическое исследование
Исследование мокроты на микобактерии туберкулеза (МБТ) производится в специально окрашенном мазке. Установлено, что обычное исследование окрашенного мазка на МБТ дает положительный результат только при содержании МБТ не менее 50 000 в 1 мл мокроты. По количеству обнаруженных МБТ судить о тяжести процесса нельзя.
При бактериоскопии мокроты больных с неспецифическими заболеваниями легких могут быть обнаружены:
- при пневмониях — пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки — 100%;
- при гангрене легкого — веретенообразная палочка в сочетании со спирохетой Венсана — 80%;
- дрожжеподобные грибы, для выяснения вида которых необходим посев мокроты — 70%;
- при актиномикозе — друзы актиномицета — 100%.
Нормы
Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл/сут. Все это количество здоровый человек обычно проглатывает, того не замечая. В норме количество лейкоцитов в мокроте небольшое. В норме исследование окрашенного мазка на МБТ дает отрицательный результат.
Заболевания, при которых врач может назначить анализ мокроты общий
Абсцесс легкого
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
Бронхоэктатическая болезнь
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
Гангрена легкого
При гангрене легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). Гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный). В мокроте могут встречаться пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот; эластические волокна, появляющиеся в результате распада легочной ткани. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. При бактериоскопии мокроты могут быть обнаружены веретенообразная палочка в сочетании со спирохетой Венсана (80%).
Острая эмпиема плевры
При прорыве эмпиемы плевры в бронх мокрота чисто гнойная.
Хронический абсцесс легкого
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
Рак легкого
При раке легкого выделяющаяся мокрота слизистая, кровавая. Слизисто-гнойная мокрота выделяется при раке легкого, сопровождающимся нагноением. При раке легкого, осложнившимся некрозом, мокрота приобретает гнилостный (трупный) запах. При бронхогенном раке легкого могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений). При раке легкого в мовроте могут быть обнаружены эозинофилы, опухолевые клетки, эластические волокна.
Рак пищевода
При сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода, в мокроте отмечается примесь только что принятой пищи.
Бронхиальная астма
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
Острый бронхит
При острых бронхитах отделяется небольшое количество мокроты. Мокрота — слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
Хронический тонзиллит
При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Туберкулез легких (милиарный)
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Силикоз
При силикозе легких в мокроте определяется примесь крови.
Коклюш
При коклюше в мокроте в большом количестве встречаются лимфоциты.
Туберкулез легких (очаговый и инфильтративный)
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Острый обструктивный бронхит
При острых бронхитах мокрота слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
Сибирская язва
При легочной форме сибирской язвы мокрота может быть ржавой или коричневого цвета, что указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин).
Пневмония
При пневмониях отделяется небольшое количество мокроты. По характеру она может быть слизистой, слизисто-гнойной. Примесь крови в мокроте определяется при крупозной и очаговой пневмониях. Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. В мокроте могут быть обнаружены фибринозные свертки, состоящие из слизи и фибрина; желчные пигменты, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина; эозинофилы (при эозинофильной пневмонии); спирали Куршманна; кристаллы Шарко—Лейдена (при эозинофильной пневмонии); пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки (100%).
Синдром Гудпасчера
Отмечается много свежих эритроцитов, сидерофагов, гемосидерина.