Содержание:
- 0.1 Что такое амнионит?
- 0.2 Как происходит инфицирование?
- 0.3 Признаки и симптомы амнионита
- 0.4 Как лечить амнионит?
- 0.5 А если не лечить?
- 0.6 Профилактика амнионита
- 1 Симптомы развития хориоамнионита
- 2 Клинические проявления
- 3 Основные причины возникновения патологии
- 4 Протекание болезни у беременных
- 5 Возникновение патологии при рождении ребенка
- 6 Как уточняют диагноз
- 7 Последствия болезни
- 8 Что такое амнионит?
- 9 Причины Что вызывает инфекцию?
- 10 Риски. Каковы риски?
- 11 Признаки Какие признаки и симптомы?
Что такое амнионит?
Амнионит (аmnionitis) — это воспаление амниона. Амнион — временный орган, обеспечивающий водную среду для развития зародыша.
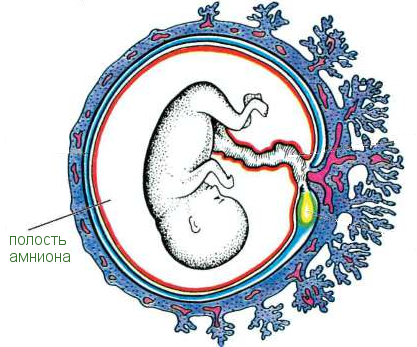
Амнион возник в эволюции в связи с выходом позвоночных животных из воды на сушу. Амниотическая оболочка образует стенку резервуара, заполненного амниотической жидкостью, в которой находится плод. Основная функция амниотической оболочки — выработка околоплодных вод, обеспечивающих среду для развивающегося организма и предохраняющих его от механического повреждения. Эпителий амниона, обращенный в его полость, не только выделяет околоплодные воды, но и принимает участие в обратном всасывании их. В амниотической жидкости поддерживаются до конца беременности необходимый состав и концентрация солей. Амнион выполняет также защитную функцию, предупреждая попадание в плод вредоносных агентов.
Как происходит инфицирование?
Этиология амнионита преимущественно инфекционная. В норме при беременности околоплодные воды стерильны, то есть микроорганизмы в них отсутствуют. При амнионите в амниотической жидкости обнаруживаются микробы, бактерии или вирусы. Наиболее опасными из них являются: стрептококки группы В, уреаплазма, кишечная палочка, энтерококки, псевдомонады, энтеробактерии, гарднереллы. Инфекция в маточную полость проникает двумя путями. Редко, бактерии проникают через кровь матери. Более распространенный способ — из влагалища и шейки матки. Некоторые бактерии (стрептококки группы В и др.) особенно склонны внедряться в целые оболочки, иногда без какого бы то ни было предрасполагающего фактора, чаще при наличии хронической инфекции гениталий или мочевыводящих путей.
Амнионит может развиться во время родов. Факторы, которые могут увеличить риск появления амнионита: длительные роды, преждевременный разрыв плодных оболочек. Чаще всего амнионит у роженицы развивается при безводном промежутке, длящимся более 24 часов. У каждой пятой женщины он переходит в послеродовый эндометрит.
Признаки и симптомы амнионита
Инфицирование может не проявиться клиническими симптомами у беременной или роженицы, в то время как возникает внутриутробная инфекция у плода. Клинические признаки: ухудшение общего состояния, повышение температуры тела, озноб, тахикардия, гноевидные выделения из половых путей. В периферической крови нарастает лейкоцитоз. Развивается тахикардия у плода. У некоторых женщин при пальпации определяется болезненность матки.
Как лечить амнионит?
Лечение основывается на применение специальных препаратов ( в первую очередь, применение антибиотиков), а также на решении вопроса о досрочных родах (при остром течении). В противном случае заболевание представляет опасность для женщины и ребенка. После родов или операции интенсивная терапия продолжается до стойкой нормализации температуры тела и улучшения состояния больной.
А если не лечить?
Без лечения амнионита могут произойти преждевременные роды. Серьезная инфекция может привести к гибели плода. У матери могут возникнуть тяжелые гнойно-септические заболевания.
Профилактика амнионита
Профилактика амнионита при беременности заключается в соблюдении следующих рекомендаций:
1. Лечение воспалительных заболеваний половых органов до наступления беременности.
2. Cоблюдение сексуальной культуры со стороны обоих партнеров.
3. Здоровый образ жизни во время беременности и выполнение всех рекомендаций акушера-гинеколога, с целью предупреждение преждевременного отхода околоплодных вод.
 Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!

Симптомы развития хориоамнионита
- Хориоамнионит – воспаление оболочки плода, сопровождающееся инфицированием околоплодных вод.
- Хорион – наружная оболочка плода. Она срастается ворсинами с эндометрием – внутренней слизистой оболочкой матки и образует вместе с ней плаценту.
- Амнион – внутренняя оболочка плода, содержит в себе околоплодную жидкость.

Во время родов хориоамнионит может осложниться кровотечением
Клинические проявления
Болезнь нередко протекает без выраженных признаков и проявляется только повышением температуры. В противоположном случае отмечаются дополнительные симптомы:
- тахикардия – учащённое сердцебиение;
- озноб, недомогание;
- болезненность матки при пальпации;
- сукровичные или гнойные выделения;
- тахикардия плода.
Основные причины возникновения патологии
Болезнь возникает при инфицировании оболочек плода вредоносными микроорганизмами. Чаще – не одним микробом, а сочетанием инфекций. К возбудителям относятся:
По характеру воспаления на начальных стадиях болезни наблюдается серозный хориоамнионит. В этом случае воспалённые ткани пропитываются экссудатом – жидкими компонентами крови, просачивающимися через стенки сосудов. Серозный экссудат легко рассасывается и не приносит вреда.
Если иммунитет ослаблен или возбудитель относится к гноеродным микробам, таким, как эшерихия или стафилококк, развивается гнойный хориоамнионит. В таком состоянии оболочки и стенки матки пропитываются гноем.
Протекание болезни у беременных
При беременности сомкнутый цервикальный канал и слизистая пробка предохраняют плод от проникновения инфекции. Но эта защита может быть преодолена.
Чаще развитие болезни при беременности обусловлено наличием воспаления наружных половых органов, мочевыводящих путей и влагалища. Инфекция распространяется снизу вверх, к шейке матки. Реже на оболочки плода переходит воспаление маточных труб.
В некоторых случаях бактерии попадают в матку с током крови при болезнях внутренних органов, как при пиелонефрите и пневмонии. Толчком к развитию болезни может стать гипоксия плода в сочетании с отхождением первородного кала – мекония. В этом случае наблюдается асептическое воспаление, которое по-другому называют стерильным. Воспаление сопровождается другими предрасполагающими факторами:
- повышенная сократительная активность матки;
- истмико-цервикальная недостаточность – когда шейка не сомкнута до конца;
- преждевременный разрыв оболочек плода.
В зону риска также попадают беременные женщины, состояние которых требует неоднократного проведения вагинальных осмотров, внутреннего исследования околоплодных вод и будущего малыша.
Отдельно выделяют медленно протекающую хроническую форму, со стертой картиной симптомов. Точные причины в этом случае определить трудно. Такое состояние чаще сопутствует сифилису, герпесу, токсоплазмозу, гипертонической болезни, обнаруживается при резус-конфликте.
Возникновение патологии при рождении ребенка
Хориоамнионит может стать причиной врожденной пневмонии
Развитие болезни в родах обусловлено преждевременным разрывом оболочек плода. Как правило, провоцирующим фактором выступает увеличение промежутка времени между отхождением вод и рождением ребёнка. Чем длиннее по времени этот период, тем больше вероятность возникновения острого хориоамнионита. Опасность увеличивается при продолжительности безводного периода свыше шести часов. Это связано с тем, что после разрыва оболочек и отхождения вод младенец становится беззащитным для инфекционного заражения.
Как уточняют диагноз
При подозрении на хориоамнионит в первую очередь проводят анализ крови. При увеличении уровня лейкоцитов и скорости оседания эритроцитов подтверждается наличие инфекционного или воспалительного процесса в организме, без указания пораженных органов. Для подтверждения связи патологии с беременностью через шейку матки вводится катетер для забора околоплодных вод.
Полученный материал отправляют на микроскопическое исследование для обнаружения бактерий. Обычно этого достаточно для уточнения диагноза и установления возбудителей. Одновременно определяется уровень глюкозы в крови – снижение говорит о наличии инфекции, даже если при бактериальном исследовании ничего не выявили.
При развитии патологии в родах требуется гистологическое исследование плаценты. По результатам гистолог определяет локализацию хориоамнионита:
- париетальный – воспаление тканей за пределами плаценты;
- плацентарный хориоамнионит – процесс распространился на ткани плаценты.
Это исследование позволяет вовремя обнаружить признаки заболевания плаценты или оболочек плода, провести лечение и при необходимости ускорить появление малыша на свет.
Последствия болезни
Опасность патологии для беременной и будущего ребенка:
- внутриутробное заражение плода.
- угроза выкидыша или преждевременных родов;
- воспаление слизистой оболочки матки.
При внутриутробном заражении у ребенка поражаются легкие, почки, центральная нервная система и другие органы. Инфицирование становится причиной отклонений в развитии малыша после рождения.
В результате контакта с поражёнными участками часто развивается воспаление внутреннего слоя слизистой оболочки матки – эндометрит. Чтобы избежать сепсиса и маточного кровотечения, врачи приступают к антибактериальному лечению. Терапию сочетают с мерами интенсивного родоразрешения.
Терапевтическое лечение не прекращается и после родов. Женщину выписывают из роддома на 3 – 5 сутки, только если все показатели придут в норму.
При своевременном лечении прогноз благоприятен для матери и малыша. Поэтому стоит обращать внимание на тревожные симптомы и немедленно обращаться к врачу.
Что такое амнионит?
Амнионит — это инфекция матки, амниотический мешок (мешок с водой), а в некоторых случаях и плод. Амнионит очень редок, встречающийся всего лишь у 5% беременностей. Матка обычно является стерильной средой (это означает, что она не содержит бактерий или вирусов). Однако определенные условия могут сделать матку восприимчивой к инфекции. Когда это происходит, инфекция матки является серьезным заболеванием, потому что ее нельзя успешно лечить, не доставляя ребенка. Это особая проблема, когда ребенок преждевременен.
Причины Что вызывает инфекцию?
Инфекция матки вызвана бактериями, вторгающимися в полость матки с одного из двух путей. Редко бактерии попадают в матку через кровоток матери. Более общий путь — от влагалища и шейки матки. У здоровых женщин вагина и шейка матки всегда содержат ограниченное количество бактерий. Однако у некоторых людей эти бактерии могут вызывать инфекцию.
Риски. Каковы риски?
Риски для амнионита включают преждевременные роды, разрыв мембран и расширенную шейку матки. Они могут позволить бактериям во влагалище получить доступ к матке. Преждевременный преждевременный разрыв мембран (разрыв PPROM-воды до 37 недель) представляет наибольший риск для амниотической инфекции.
Признаки Какие признаки и симптомы?
Симптомы амнионита являются переменными. Одним из самых ранних признаков может быть регулярное сокращение с расширением шейки матки; эти симптомы вместе означают начало преждевременных родов. На этом раннем этапе также можно отметить гриппоподобное чувство. По мере развития инфекции живот (матка) может стать нежным для прикосновения, и может развиться лихорадка. Лабораторные тесты могут показать увеличение количества лейкоцитов. Если инфекция не лечится, плод может стать больным, и сердечный ритм плода может увеличиться (это не очевидно, если мать не находится в больнице и не связана с монитором сердечного ритма плода). Без лечения мать может перейти в преждевременные роды. В редких случаях серьезная инфекция может привести к гибели плода. Мать также может стать очень больной и может развиться сепсис. Сепсис — это когда инфекция проникает в кровоток матери, вызывая проблемы в других частях тела. Сепсис также вызывает серьезные проблемы с артериальным давлением из-за подавляющего количества бактерий, выделяющих токсины в кровоток и вызывающих расслабление кровеносных сосудов.
Амнионит может также возникать при нормальном родах. Факторы, которые могут увеличить риск амнионита, включают:
- длительный труд;
- длительный разрыв мембран;
- несколько вагинальных экзаменов;
- размещение эмбриональных электродов кожи головы; и
- катетеры внутриутробного давления.
Диагноз амнионита в родах основан на наличии лихорадки, нежности матки, увеличении количества лейкоцитов и неприятной запах амниотической жидкости.Амниоцентез не используется для диагностики амнионита при нормальном родах. Антибиотики следует назначать как можно скорее после установления диагноза снижения риска как для матери, так и для плода. Когда инфекция диагностируется во время родов, необходимо приложить усилия, чтобы как можно больше сократить труд; это обычно достигается с использованием окситоцина (питоцина) для усиления схваток. Амнионит также может быть причиной дисфункционального труда, несмотря на использование окситоцина.